— DIPARTIMENTO DI MEDICINA
Il Piede Diabetico
Il Piede diabetico costituisce una patologia invalidante in costante crescita ed è causa di un gran numero di ricoveri ospedalieri.
L’Organizzazione Mondiale della Sanità stima che nel 2050 circa 500 milioni di persone saranno affette da diabete grave e poiche’ il 15% sviluppera’un piede diabetico circa 75 milioni di pazienti dovranno ricorrere a Centri Specializzati per cure appropriate di tipo multidisciplinare.Nell’ambito di questo raggruppamento, il 25-50% dei soggetti dovranno essere sottoposti ad amputazioni chirurgiche di parti piu’ o meno estese dei piedi.
Infine infezioni ossee sottostanti alle ulcere cutanee sono presenti nel 30% – 50% dei casi, in relazione alla gravità della situazione locale.
Alla luce di queste evidenze cliniche, l’Istituto Biomedico Italiano offre un servizio polispecialistico per la corretta gestione diagnostico-terapeutica di questi quadri clinici.Pertanto le discipline e i servizi che operano in questo settore sono:
- Infettivologia
- Cardiologia
- Ortopedia
- Ecodoppler
- Chirurgia
- Dermatologia
- Servizio di Ozonoterapia
L’ozonoterapia, in particolare, è un presidio molto utile nel favorire la cicatrizzazione delle lesioni e il controllo delle infezioni a carico del piede,in quanto puo’ favorire la regressione delle ulcere ,limitando di conseguenza il rischio di amputazioni invalidanti.
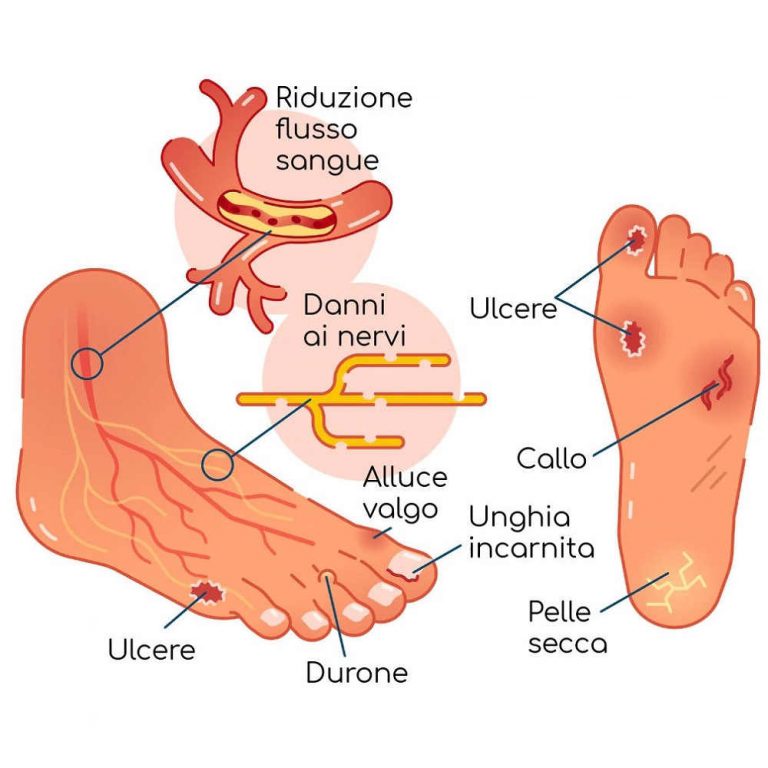
Il piede diabetico colpisce circa il 6 % delle persone affette da dismetabolismo glucidico e si manifesta con ulcerazioni,infezioni e distruzione dei tessuti a carico dei piedi.
Secondo l’Organizzazione Mondiale della Sanità nel 2050 circa 500000 milioni di persone nel Mondo saranno colpite da diabete grave e tra questi una quota del 15% potrebbe essere affetta da patologie importanti a carico dei piedi e di conseguenza sarebbero interessati dal grave problema circa 75000000 pazienti.
Allo stato attuale la presenza di piede diabetico ha una prevalenza del 6% e,in questo ambito, circa il 25% dei casi va incontro ad amputazioni piu’ o meno estese.
Soprattutto i soggetti con diabete poco controllato dalla terapia sviluppano una neuropatia e una vasculopatia che possono comportare la perdita del trofismo dei tessuti molli delle regioni distali degli arti inferiori, responsabile dell’insorgenza di ulcerazioni e infezioni.
A causa di traumi banali e di escoriazioni, il tessuto sottocutaneo è esposto a colonizzazione batterica che spesso evolve in una infezione non solo locale ma talora estesa ai tessuti profondi ;in queste situazioni possono insorgere artriti settiche ed osteomieliti con ulteriore aggravamento della prognosi.
Infatti è proprio la soluzione di continuo della cute che provoca l’infezione e per questo motivo la classificazione e la stadiazione delle lesioni cutanee forrniscono indicazioni in merito ai differenti approcci terapeutici e diagnostici. A tale scopo l’IDSA (Infectious Diseases Society of America) ha creato un sistema di classificazione delle lesioni cutanee che consente una rapida identificazione dei pazienti piu’ o meno gravi fornendo anche i parametri utili per decidere una eventuale ospedalizzazione.
Tale classificazione prende in considerazione 3 livelli :
Classificazione IDSA
- Infezione lieve: eritema, gonfiore, dolenzia, cellulite <2 cm intorno all’ulcera
- Infezione moderata: cellulite estesa oltre 2 cm, linfangite, gangrena, interessamento muscoli, tendini, ossa
- Infezione grave: segni di infezione locale moderata associati a infezione sistemica.
In caso di infezione grave è assolutamente necessaria l’ospedalizzazione per procedere a cure efficaci per via sistemica.
Nei casi di infezione lieve o moderata, numerosi studi suggeriscono che la terapia antibiotica orale, utilizzando composti con appropriato spettro d’azione e con buona penetrazione ossea, non è assolutamente inferiore alla antibioticoterapia per via sistemica, inclusi i casi in cui siano concomitanti una infezione ossea o articolare.
I farmaci più utilizzati sono Rifampicina, Chinolonici e Cotrimossazolo.
I Betalattamici non dovrebbero essere utilizzati per il rischio di indurre produzione di ceppi di Stafilococchi meticillino resistenti (MRSA).


Da un punto di vista microbiologico gli isolamenti da tamponi eseguiti su pazienti di 35-80 anni di età su ulcere infette ha dimostrato la prevalenza di Batteri gram-negativi nel 65,1% e di Cocchi gram-positivi nel 39.8%). Gli isolati erano cosi distribuiti:
- Pseudomonas spp (16%)
- Escherichia coli (14.6%)
- Stafilococco aureo meticillino-sensibile (13,3%)
- Streptococcus pyogenes (10,6%)
- Klebsiella spp (8%)
- Stafilococco aureo meticillino-resistente (8%)
- Acynetobacter spp (8%)
- Enterococcus spp e Acynetobacter spp (5,3 e 1,3%)
In questo studio un solo microrganismo era isolato nel 50% dei tamponi mentre nel rimanente 50% dei casi l’infezione era polimicrobica.
Se non consideriamo i ceppi batterici multiresistenti come MRSA e i batteri gram-negativi ESBL e CPE,che richiedono utilizzo di antibiotici “mirati” su indicazioni dell’antibiogramma e quindi spesso somministrati in ambito ospedaliero per via parenterale, una terapia antibiotica orale “empirica” rappresenta in ogni caso,la prima linea di trattamento.
Per le forme lievi 2 settimane di terapia sono sufficienti mentre nelle forme complicate da artrite settica e osteomielite il trattamento deve essere protratto per almeno 6 settimane.
Per quanto riguarda invece la gestione delle ulcere infette, si rendono necessarie medicazioni complesse che prevedono alcuni passaggi a base di diversi composti che riducano l’accumulo di tessuti non vitali, di fibrina e di cellule desquamate che impediscono la ricrescita del tessuto sano.
Allo scopo è necessario,ove indicato, procedere ad uno sbrigliamento dell’ulcera (“Debridement”) mediante asportazione chirurgica o mediante utilizzo di composti specifici da applicare localmente.
La disinfezione dell’ulcera si puo’ effettuare con ipoclorito di sodio (Amuchina) in quanto provvede alla rimozione del biofilm batterico presente e,successivamente, si puo’ applicare un composto a base di collagenasi, in grado di rimuovere la fibrina ed infine si ricopre con garza a base di gel amorfi per mantenere un ambiente umido.
In associazione alla terapia locale e all’antibioticoterapia si è rivelata molto utile l’Ozonoterapia come presidio efficace nella riparazione tessutale ,nella cura delle infezioni locali ,riducendo cosi’ il rischio di amputazioni.
Nello studio venivano inclusi 200 pazienti con ulcere di diversa estensione (1-70 cm2) che presentavano una guarigione completa nell’arco di 15-180 giorni dopo ozonoterapia a dosi di ozono pari a 40ng/ml insufflati per un periodo di 5 minuti in una sacca di di polietilene sterile in cui viene collocato il piede infetto.
I meccanismi che stanno alla base di tale efficacia ,sono numerosi e tra questi è opportuno sottolineare che i principali sono l’attività antimicrobica, la piu’ rapida riparazione tessutale e l’incremento della vascolarizzazione a carico del microcircolo.
Il successo terapeutico dell’ozonoterapia è evidente poiché nelle infezioni da germi gram-positivi e soprattutto da Stafilococchi MSSA e MRSA si assiste alla risoluzione del quadro infettivo nel 100% dei soggetti dopo 8 giorni e nelle infezioni da germi gram-negativi (soprattutto E.coli e Pseudomonas spp) la guarigione avviene nell’arco di 14 giorni.
In conclusione un adeguato approccio terapeutico a base di antibiotici specifici e l’utilizzo dell’ozonoterapia localene nel trattamento del Piede Diabetico, possono determinare una guarigione rapida e una riparazione tessutale tali da ridurre in modo sensibile la necessità di eventuali amputazioni chirurgiche.
A cura del dott. Aldo Parisi. Specialista in malattie infettive.

